

彫像の間でPsAの
臨床症状・徴候を
探る
PsAの臨床症状・徴候を知る
- 仙腸関節炎と脊椎炎
- 関節外症状
- 末梢関節症状・徴候
- 関連症候
仙腸関節炎と脊椎炎
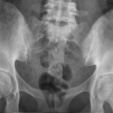
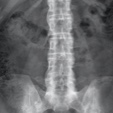
仙腸関節炎と脊椎炎
有病率:25%–70%1,*
仙腸関節炎は、片側または両側の仙腸関節の炎症である。1PsAでは、仙腸関節炎は通常左右非対称性で、頸椎でより多く発生し非辺縁性の靭帯骨棘形成と傍脊椎骨化を伴う。一方、axSpAの仙腸関節炎は左右対称性であり、辺縁性骨棘は腰椎に多くみられる。1
脊椎炎とは、腱や靭帯が骨に挿入される際の炎症で、骨の実質に炎症が連続するものである。脊椎炎はPsA患者の7%~32%にみられ、一般的にaxSpAよりも重症度は低い。1-3
*PsAにおける体軸関節病変の有病率。
画像の著作権:症例提供Dr. Lýdia Priskin, Radiopaedia.org. 症例 rID: 36996 Case courtesy of Dr Hani Makky Al Salam, Radiopaedia.org. 症例 rID: 9152
関節外症状
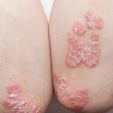
乾癬
有病率:90%2
自己免疫性皮膚疾患のひとつで、以下の部分に赤く、かゆみのある、鱗屑状の肌の症状が出ることを特徴とする5,6
- 膝
- 肘
- 体幹
- 頭皮
関節外症状
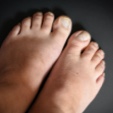
爪乾癬
有病率:最大80%4
爪病変のスペクトラムを含む自己免疫性皮膚疾患で、PsAの活動性や進行に関連することがあり、症状は以下に及ぶ。4
- 爪陥凹(pitting)
- 爪甲剥離
- 爪の変色
- 爪下過角化症
- 爪下点状出血
末梢関節
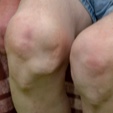
末梢性関節炎
有病率:最大で100%12
以下に関連する末梢関節炎13
- 滑膜の炎症
- 骨びらん
- 病的新生骨形成
この関節炎は対称性または左右非対称性で、少関節炎または多関節炎であり、腕や手の大きな関節を侵す。12axSpAと比較すると、PsA患者では末梢の関節病変が多く、HLA-B27の有病率は低い。14
末梢関節
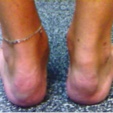
付着部炎
有病率:35%–50%10
靭帯、腱、または関節包の骨への挿入部の炎症で、痛みを伴うことがある。10この症状はPsAの重要な症状・徴候であり、通常、これらの患者では骨格症状・徴候の発現に先行している。11
画像の著作権:https://www.researchgate.net/figure/enthesitis-of-the-Achilles-tendon-Note_arrows-indicate-severe-inflamation-of-the_fig3_305322505
末梢関節
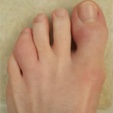
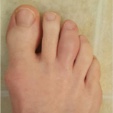
指趾炎
有病率:16%–49%7
指趾炎は指節関節周囲の軟部組織の均一で広範な腫脹であり、PsAの疾患経過の初期に発症することが多い。7,8 PsAにおける指趾炎は通常左右非対称性で、手よりも足を侵す。7,8また、PsA患者では、axSpA患者と比較して指趾炎の有病率が高い。9
画像の著作権:https://www.the-rheumatologist.org/article/case-report-a-psoriasis-arthritis-patient-with-dactylitis-enthesits/?singlepage=1
関連症候
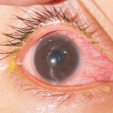
ぶどう膜炎
有病率:7%–20%15
以下を特徴とするぶどう膜の炎症15,16
- ドライアイ
- 充血
- 眼痛
- 飛蚊症
- 羞明
- 目のかすみ
ぶどう膜炎を発症するリスクは、一般的にPsAではaxSpAに比べて低い。前部ぶどう膜炎は、後部ぶどう膜炎や汎ぶどう膜炎と比較して、PsA患者でより一般的であり、通常、持続的、長期的、両側性だけでなく、遅発性である。15,17,18
関連症候
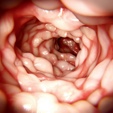
炎症性腸疾患(IBD)
有病率:4%19
消化管の慢性炎症。18
症状18
- 持続性の下痢
- 腹痛
- 直腸出血
- 体重減少
- 疲労
PsAにおけるIBDの発症リスクは、一般集団と比較して1~4倍高く、末梢性PsA患者よりも体軸性PsA患者でより一般的である。18
どのサイトカインが様々な臨床症状・徴候に寄与しているのかについて、重要な区別が生まれつつある


症状・徴候に関する次の展示室
疾病負荷
PsA患者における併存疾患の有病率、および疾病の全体的な負担を探求する。
前の部屋
臨床的特徴
axSpAおよびPsAに関する詳しい情報については、UCBCares® Rheumatologyに登録してください
- Poddubnyy D, Jadon DR, Van den Bosch F, et al. Axial involvement in psoriatic arthritis: An update for rheumatologists. Semin Arthritis Rheum. 2021;51(4):880-887. doi:10.1016/j.semarthrit.2021.06.006
- Mease PJ, Armstrong AW. Managing patients with psoriatic disease: the diagnosis and pharmacologic treatment of psoriatic arthritis in patients with psoriasis. Drugs. 2014;74(4):423-441. doi:10.1007/s40265-014-0191-y
- Ogdie A, Weiss P. The epidemiology of psoriatic arthritis. Rheum Dis Clin North Am. 2015;41(4):545-568. doi:10.1016/j.rdc.2015.07.001
- Sobolewski P, Walecka I, Dopytalska K. Nail involvement in psoriatic arthritis. Rheumatologia. 2017;55(3):131-135. doi:10.5114/reum.2017.68912
- Prignano F, Ricceri F, Pescitelli L, et al. Itch in psoriasis: epidemiology, clinical aspects and treatment options. Clin Cosmet Investig Dermatol. 2009;2:9-13.doi: 10.2147/ccid.s4465
- 米国疾病予防管理センター。乾癬。 https://www.cdc.gov/psoriasis/index.htm. 2020年8月18日発行。 2022年3月21日アクセス
- Kaeley GS, Eder L, Aydin SZ, et al. Dactylitis: A hallmark of psoriatic arthritis. Semin Arthritis Rheum. 2018;48(1):263-273.
- Helliwell PS, Firth J, Ibrahim GH, et al. Development of an assessment tool for dactylitis in patients with psoriatic arthritis. J Rheumatol. 2005;32(9):1745-1750.
- Lopez-Medina C, Molto A, Sieper J, et al. Prevalence and distribution of peripheral musculoskeletal manifestations in spondyloarthritis including psoriatic arthritis: results of the worldwide, cross-sectional ASAS-PerSpA study. RMD Open. 2021;7:e001450. Doi:10.1136/rmdopen-2020-001450.
- Kaeley GS, Eder L, Aydin SZ, Gutierrez M, et al. Enthesitis: A hallmark of psoriatic arthritis. Semin Arthritis Rheum. 2018;48(1):35-43. doi:10.1016/j.semarthrit.2017.12.008
- Belasco J, Wei N. Psoriatic arthritis: what is happening at the joint?. Rheumatol Ther. 2019;6(3):305-315. doi:10.1007/s40744-019-0159-1
- Felquer Acosta ML, FitzGerald O. Peripheral joint involvement in psoriatic arthritis patients. Clin Exp Rheumatol. 2015;33:S26-S30
- Mortezavi M, Thiele R, Ritchlin C. The joint in psoriatic arthritis. Clin Exp Rheumatol. 2015;33(5 Suppl 93):S20-S25
- Benavent D, Plasencia-Rodríguez C, Franco-Gómez K, et al. Axial spondyloarthritis and axial psoriatic arthritis: similar or different disease spectrum?. Ther Adv Musculoskelet Dis. 2020;12:1759720X20971889. Published 2020. doi:10.1177/1759720X20971889
- Fotiadou C, Lazaridou E. Psoriasis and uveitis: links and risks. Psoriasis (Auckl). 2019;9:91-96. Published 2019 Aug 28. doi:10.2147/PTT.S179182
- Guly CM, Forrester JV. Investigation and management of uveitis. BMJ. 2010;341:c4976. Published 2010. doi:10.1136/bmj.c4976
- Fraga NA, Oliveira Mde F, Follador I, et al. Psoriasis and uveitis: a literature review. An Bras Dermatol. 2012;87(6):877-883. doi:10.1590/s0365-05962012000600009
- Chia AYT, Ang GWX, Chan ASY, et al. Managing psoriatic arthritis with inflammatory bowel disease and/or uveitis. Front Med (Lausanne). 2021;8:737256. Published 2021. doi:10.3389/fmed.2021.737256
- Bergman JM, Zuegar P, Song J, et al. Inflammatory bowel disease is associated with a substantial economic burden in patients with psoriatic arthritis and in patients with ankylosing spondylitis (Abstract 285). 2018; ACR/ARHP年次総会。 https://acrabstracts.org/abstract